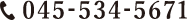白内障とは
 水晶体は黒目の部分の角膜と虹彩の内側にあって、レンズのような役割を果たしています。水晶体はたんぱく質と水を主な成分でできており、通常はわずかに黄色みがかった透明さを保っていますが、加齢やアトピー性皮膚炎などを原因として、この水晶体が濁ってしまうことがあります。これを白内障といいます。
水晶体は黒目の部分の角膜と虹彩の内側にあって、レンズのような役割を果たしています。水晶体はたんぱく質と水を主な成分でできており、通常はわずかに黄色みがかった透明さを保っていますが、加齢やアトピー性皮膚炎などを原因として、この水晶体が濁ってしまうことがあります。これを白内障といいます。
水晶体が濁った状態では、光が乱反射したり、ぼやけたりして網膜に正しい像を結ぶことができなくなります。
白内障で一度濁ってしまった水晶体は、残念ながら元の透明さを取り戻すことができません。白内障は、初期の場合は薬で進行を遅らせることもできますが、視力への影響が著しくでてきた際は、濁った水晶体を取りだし、代わりに眼内レンズに入れ替える手術を行います。
白内障の原因
 水晶体は、透明なたんぱく質と水が袋のような膜に詰め込まれ、透明なラグビーボールのような形をしています。水晶体は目の中を満たしている房水から栄養を摂り、不要な老廃物を房水に戻しています。健康な状態であればたんぱく質が変質しても、ある程度修復機能が働くのですが、加齢によって老廃物が溜まったり、疾患によってたんぱく質に異常が生じた場合、修復機能が働かなくなり、濁りが生じてます。
水晶体は、透明なたんぱく質と水が袋のような膜に詰め込まれ、透明なラグビーボールのような形をしています。水晶体は目の中を満たしている房水から栄養を摂り、不要な老廃物を房水に戻しています。健康な状態であればたんぱく質が変質しても、ある程度修復機能が働くのですが、加齢によって老廃物が溜まったり、疾患によってたんぱく質に異常が生じた場合、修復機能が働かなくなり、濁りが生じてます。
卵の白身が過熱すると白濁して元に戻らないように、たんぱく質は一度白濁してしまうと、元の透明な状態に戻ることができなくなります。白内障とは、水晶体(レンズ)が白く濁ることで発症し、水晶体が白く濁ることにより、透過する光が減少し、見えにいなどの白内障の症状が現れます。
白内障の原因疾患
水晶体の濁りは加齢、外傷、アトピー性皮膚炎などの疾患と様々です。
以下が主な原因疾患になります。
老人性白内障
加齢は白内障の原因としては一番多いものです。水晶体を構成するたんぱく質は、老廃して酸化していきます。酸化したたんぱく質は年月を経て蓄積してしまいます。その為、早い人は40歳ぐらいから白内障の症状が現れはじめ、80歳を過ぎると殆どの人が白内障を発症します。
外傷性白内障
目に強い外傷をうけると、水晶体を支えている細い糸状の物質から水晶体が外れてしまったり、たんぱく質や水を包む袋状の水晶体嚢にやぶれが生じたりして、急激に水晶体が濁ってしまうことがあります。これが外傷性白内障です。
若年性白内障
若年性という名前ですが、幅広い年代層で生じます。アトピー性皮膚炎による炎症や糖尿病から水晶体に濁りが起こり、白内障を発症することがあります。また、ステロイド剤が体質に合わない場合、その副作用として白内障を起こしてしまうこともあります。
先天性白内障
年間の全出生児のうち、200人程度という稀な症例ですが、生まれつき水晶体が濁っている状態です。遺伝子や染色体の異常、代謝機能の異常、風疹などの胎内感染から起こるとされています。
白内障の症状
正常な方の見え方

白内障の方の見え方

白内障になると主に以下の症状が見られます。
- ものがぼやけたる、かすむ、はっきり見えない
- 近視の度が進んだように感じる
- 夜間の自動車のライトなどの光がまぶしく感じる
- ものが二重にみえる
- 目が疲れやすい
この症状は徐々に悪化する為、進行が遅いため初期症状に気づかないことがあります。視力が落ちた、はっきり見えないなどの症状に悩み、眼科を受診して発見されることも少なくありません。
少しでも視力に異常を感じたら、一度眼科を受診してください。
白内障の検査
視力・眼圧・屈折検査
眼科の基礎検査で、白内障以外の目の病気がないか等も確認する為に行います。
眼底検査
網膜に異常が起こっていないかどうか確認します。
細隙灯(さいげきとう)顕微鏡検査
光を帯状にして目を照らし、水晶体の状態を詳しく観察します。
角膜内皮細胞検査
角膜の内皮細胞の状態を専用の装置を使って、角膜内皮細胞が減少の有無、濁り等を詳しく調べます。
眼軸長検査
眼の軸長によって視力が分かります。水晶体の代わりに入れる眼内レンズの度数を調べます。
問診、血圧検査など
その他総合的な診断や、手術の適応なども含めて問診や血圧の検査などを行います。
糖尿病や高血圧などの既往症がある場合や、白内障がかなり進行している場合には、さらに追加の検査を行うこともあります。
白内障の治療方法
 白内障は、初期であれば薬で症状の進行を遅らせる治療を行います。しかし濁ってしまった水晶体は薬で透明にすることはできませんので、最終的には手術によって濁った水晶体を透明な眼内レンズに置き換える手術を行うことになります。手術の時期は仕事や運転などで眼を使うか、使い方の優先度により異なってきますが、早期に手術を受けることをお勧めします。
白内障は、初期であれば薬で症状の進行を遅らせる治療を行います。しかし濁ってしまった水晶体は薬で透明にすることはできませんので、最終的には手術によって濁った水晶体を透明な眼内レンズに置き換える手術を行うことになります。手術の時期は仕事や運転などで眼を使うか、使い方の優先度により異なってきますが、早期に手術を受けることをお勧めします。
薬物療法
薬物によって白内障の進行を遅らせます。初期の段階で仕事など日常生活に支障が無いケースや、すぐに手術を受けることができないようなケースで薬物療法を行います。
点眼薬や内服薬を処方します。
白内障手術について
 白内障の手術は、カメラでいうと、傷が付いたりカビが生えたりしたレンズをとりはずし、新しい透明なレンズに取り換えるようなものです。
白内障の手術は、カメラでいうと、傷が付いたりカビが生えたりしたレンズをとりはずし、新しい透明なレンズに取り換えるようなものです。
具体的には、角膜を少し切開し、そこから濁ってしまった水晶体を取りだし、代わりに新しい眼内レンズを挿入します。眼の手術というと大変なものを想像してしまいますが、手術の技術も確立していますので、実際には短時間で済み、日帰りで手術可能です。
白内障手術の流れ
来院後〜手術開始までの流れ
1ご来院
予約の時間に少し余裕をもってご来院の上、受付を済ませてください。当日は目の麻酔などを行いますので、ご自分での自動車やバイク、自転車などの運転は控えていただきます。入れ歯や差し歯などは手術中に外れて飲み込まないように予め外してください。また、手術当日は洗髪できませんので、前日には洗髪を済ませてください。
2散瞳処理
手術を行いやすいよう、点眼薬で瞳を開きます。
3前室へ移動
合併症を起こすリスクがある為、手術中はトイレにいけません。手術開始前にトイレを済ませてください。前室で手術用のエプロンや帽子を装着していただきます。
4手術開始
手術室に入室します。その際お名前や病名、手術の内容などを確認します。その後消毒と洗顔を行い、手術開始です。
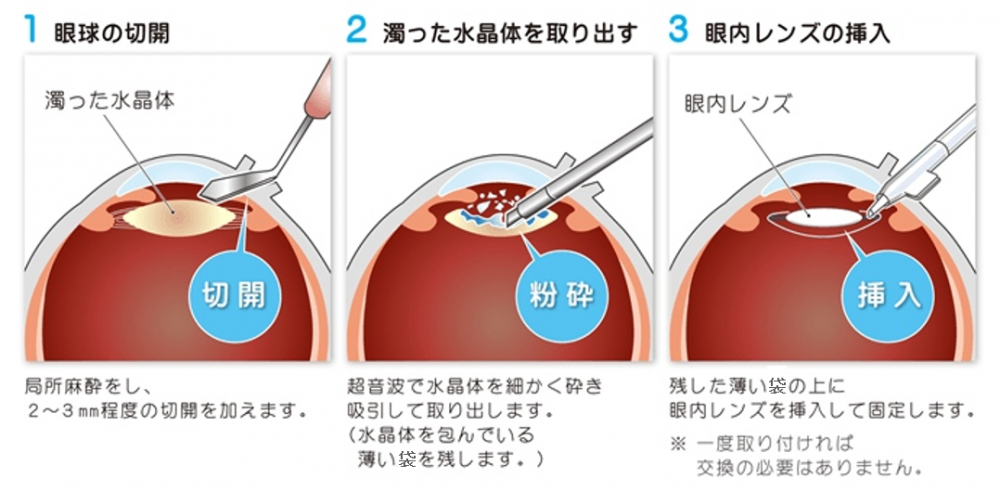
手術の手順
一番ポピュラーな超音波で水晶体を取り除く方法を例に手術の手順を紹介します。目の状態によっては、別の方法を検討することもあります。
帰宅後の注意点
- 手術した眼は安静、清潔にし、叩いたりこすらないように気をつけましょう。
- 術後感染症予防のため、術後1週間は洗顔や洗髪をお控えください。固く絞ったタオルで眼の周りを避けて顔を拭く程度にしてください。
- 術後眼内炎の予防の為、抗菌薬、ステロイド薬と非ステロイド系の抗炎症剤の3種類点眼薬が処方されます。点眼の回数や順番、それぞれの薬をどのぐらい開けて点眼するかなどの指示があります。その指示を守って点眼を続継続してください。
- 急激な視力低下など、眼の状態が変化した場合、術後眼内炎を起こしている可能性があります。見え方がおかしくなったら、すぐにご連絡をください。
- 食事には特に制限はありません。しかし、飲酒、喫煙は控えてください。
合併症について
手術前の合併症リスク
 角膜や角膜内皮に不都合があると手術後に見えにくい状態が続いたり、極端に視力が下がったりすることもあります。こうした状態については、手術前の検査で確認しておきます。
角膜や角膜内皮に不都合があると手術後に見えにくい状態が続いたり、極端に視力が下がったりすることもあります。こうした状態については、手術前の検査で確認しておきます。
また、糖尿病網膜症や網膜剥離が手術前の検査で判明することもあります。糖尿病網膜症の場合は、手術そのものに問題はありませんが、術後一時的に視力低下が起こることがあります。網膜剥離が検査で見つかった場合は、失明に至る可能性もありますので、白内障手術と同時に網膜剥離の手術も行います。
緑内障で視野の欠損がある場合、白内障手術後もその部分の視力は戻りません。術前検査で緑内障の状態も確認する必要があります。
その他、弱視や斜視などがあるケースや網膜の疾患があるケースでは、手術後に見えにくい状態が残ることもあるため注意が必要です。
手術中の合併症リスク
- 水晶体嚢(水晶体を包む袋)の後部が破れてしまう後嚢破損
- 水晶体をささえるチン小帯という糸のような組織が切れてしまうチン小帯断裂
(この場合、通常の方法では眼内レンズを挿入できないため複数回の手術になります) - 手術中は散瞳薬によって虹彩を大きく開いた状態に保たなければいけませんが、何らかの理由によって虹彩の緊張がとけてふにゃふにゃになったり、瞳がちぢまってしまったりするようなことがあります。この場合手術が非常に難しいものになります。これを術中虹彩緊張低下症候群といいます。前立腺肥大症の薬の服用によって起こるといわれています。
手術後の合併症リスク
 手術後すぐに起きる合併症と、時間が経ってから起きる合併症があります。
手術後すぐに起きる合併症と、時間が経ってから起きる合併症があります。
手術後の合併症には、術後すぐに発症するものと、しばらくたってから発症するものがあります。
手術の傷口から細菌感染をおこす術後眼内炎
もっともポピュラーな手術後の合併症です。手術後に処方された目薬を指示通りにきちんと点眼し、決められた期間、洗顔や洗髪、化粧などを避けることでリスクを抑えます。
術後の眼圧上昇
一時的に急激に眼圧が上昇することがあります。吐き気や頭痛などなどの症状が見られます。
後発白内障
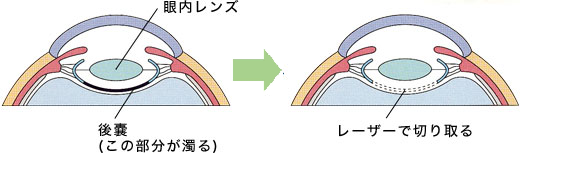 手術によって改善された見え方が、しばらくしてかすんだり、視力が低下したりすることがあります。挿入した眼内レンズと水晶体後嚢の間に白濁が生じておこります。後発性白内障がおこった場合はレーザーによる日帰り手術で改善します。
手術によって改善された見え方が、しばらくしてかすんだり、視力が低下したりすることがあります。挿入した眼内レンズと水晶体後嚢の間に白濁が生じておこります。後発性白内障がおこった場合はレーザーによる日帰り手術で改善します。
眼内レンズについて
眼内レンズとは
水晶体には柔軟性があって、周囲の筋肉によってその厚みを調節し、遠方から近方まで、境目なく焦点が合うようにできています。ところが加齢などによって水晶体が硬くなってしまったり、周りの筋力が衰えたりすると、焦点が切り替えにくくなり、特に近方のものがはっきり見えなくなってきます。これが老眼という状態です。
白内障の原因として、加齢が一番多いことは先述の通りですが、その為、老眼の症状が強い方が白内障手術を受けることが多くなっています。
以前は眼内レンズも単焦点のものだけで、老眼については別途眼鏡が必要だったのですが、近年、眼内レンズも2焦点や3焦点のものが開発され、老眼鏡をかけなくてすむ眼内レンズが選択できるようになりました。なお、近年乱視を矯正できるトーリック眼内レンズも開発され、単焦点から3焦点までどのタイプも選ぶことができます。単焦点の場合は健康保険適用になります。
当院での多焦点眼内レンズ白内障手術は保険診療との組み合わせによる「選定療養」または「自由診療」となります。
詳細は当院までお問い合わせください。
眼内レンズの安全性
眼内に長い間挿入したままにしておく眼内レンズですから、その安全性については気になることと思います。国内で使用されている眼内レンズはすべて、厚生労働省の定めた医療機器として、国の機関による厳しい検査を通っている物で、安心して使用できるようになっています。
検査項目としては、挿入時に折りたたまれているものがきちんと形状復帰するか、アレルギー反応をおこすことがないか、遺伝的な悪影響がないか、強度は十分か、耐久性はどうかなど多岐にわたり複数回の検査を経ています。